Клініко-інструментальні особливості діагностики дітей з пароксизмальною вегетативною недостатністю на фоні патології шийного відділу хребта
Л.Р. ЗабудськаІ.О. Мітюряєва, Н.М. Кухта, А.А. Крепосняк, |
| 1 | 2 | 3 | 4 |
З іншого боку, у хворих обох груп спостерігались різноманітні відчуття дискомфорту в шийному відділі хребта, такі як хруст, локальний біль у шиї та артралгії в суглобах (по 14% в обох групах) (табл.1), що також підтверджує вертеброгенне походження вегетативних порушень.
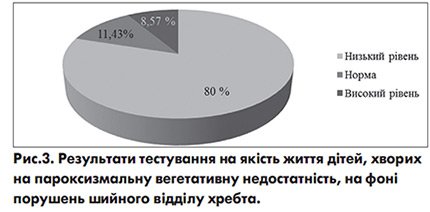
В цілому оцінка тесту якості життя показала, що у дітей з ПВН із патологією ШВХ низький рівень життя виявлено у 22,86 % дітей, норма – у 17,14%, високий рівень – у 60% (рис. 3). Але потрібно звернути увагу, що навіть 90,5% дітей з високим рівнем життя відмічають загальну слабкість, швидку втому, напади періодичного головного болю під час зміни погоди, у 85,71% дітей – болі в серці, 80,95% дітей – порушення сну, 76,19% дітей – періодичний головний біль внаслідок навантаження в школі, зниження настрою, відчуття пригніченості, утруднення в заняттях спортом, 71,43% дітей – напади задишки, 66,67% дітей – неприємні відчуття в ділянці серця, 61,9% дітей вказують на необхідність обмежувати свої фізичні зусилля через постійний головний біль.
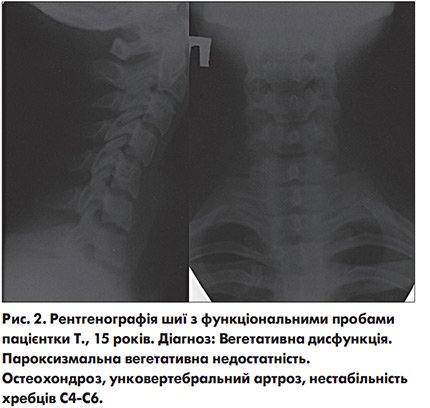
Для підтвердження статистичних результатів, можна привести клінічний приклад. Хвора Т., 15 років, поступила в клініку зі скаргами на головні болі, запаморочення, втрату свідомості, хруст у шиї. З анамнезу відомо, що дитина народилася від 1-ої вагітності, пологи фізіологічні. Близько року тому перенесла струс мозку. Незважаючи на перераховані скарги і перенесену травму голови, згідно з підрахунком балів по тесту якості життя, був встановлений високий рівень. Між тим, рентгенографія шийного відділу хребта з функціональними пробами дозволила діагностувати остеохондроз, унковертебральний артроз та нестабільність С4-С6 хребців (рис. 2).
 Наведений приклад в черговий раз підтверджує, що діти не можуть адекватно оцінити тяжкість симптомів прояву захворювання. Підлітки довго не тримають у пам’яті свої скарги, частоту їх виникнення та не фіксують свою увагу на неприємних відчуттях. Тому, незважаючи на позитивні результати тесту якості життя, пацієнти з подібними скаргами батьків мають потребу у більш глибокому подальшому клініко-інструментальному обстеженні ШВХ та нервової системи.
Наведений приклад в черговий раз підтверджує, що діти не можуть адекватно оцінити тяжкість симптомів прояву захворювання. Підлітки довго не тримають у пам’яті свої скарги, частоту їх виникнення та не фіксують свою увагу на неприємних відчуттях. Тому, незважаючи на позитивні результати тесту якості життя, пацієнти з подібними скаргами батьків мають потребу у більш глибокому подальшому клініко-інструментальному обстеженні ШВХ та нервової системи.
Деталізований аналіз анамнестичних даних дозволив виділити вплив факторів ризику на розвиток патології шийного відділу хребта в різні періоди життя хворих (пренатальний, інтранатальнй, постнатальний) та далі протягом життя.
Із анамнезу життя стало відомо, що 37,2% матерів хворих дітей мали тяжкий токсикоз під час вагітності, загрозу переривання вагітності – 30,2%, нефропатію та гіпертонічні кризи – 13,9% жінок. Фізіологічний перебіг пологів відмічався тільки у 34,9% випадків. В той час акушерська допомога надавалась у вигляді фізичної стимуляції пологів 29,1% жінок, 18,18% дітей, народжених шляхом кесаревого розтину, стрімкі пологи визначались у 16,2% матерів обстежених дітей, у 15,91% народжених дітей спостерігалося обвивання пуповиною навколо шиї, та у 2,27% випадків було застосовано накладання щипців. У 4,6% дiтей відмічалась пологова травма у виглядi перелому ключицi.
 Вказані патологічні прояви під час вагітності та допоміжні методи при пологах можуть стати причиною перинатальних пошкоджень ШВХ та сприяти віддаленим наслiдкам таких травм, у виглядi ранніх дегенеративних змiн в ШВХ. На користь перинатальної травми вказують данi анкет про розвиток дитини на першому роцi життя. Так, у 15,91% дітей діагностовано кривошию, у 13,64% – відмічено паралічі після пологів, у 9,3% – спостерігалась кефалогематома. Далі у 6,9% дiтей неврологи діагностували затримку стато-динамiчного розвитку та 4,6% – мали затримку психо-передмовного розвитку. В iнших дiтей фiзичний та психо-емоцiйний розвиток вiдбувався згiдно з віком.
Вказані патологічні прояви під час вагітності та допоміжні методи при пологах можуть стати причиною перинатальних пошкоджень ШВХ та сприяти віддаленим наслiдкам таких травм, у виглядi ранніх дегенеративних змiн в ШВХ. На користь перинатальної травми вказують данi анкет про розвиток дитини на першому роцi життя. Так, у 15,91% дітей діагностовано кривошию, у 13,64% – відмічено паралічі після пологів, у 9,3% – спостерігалась кефалогематома. Далі у 6,9% дiтей неврологи діагностували затримку стато-динамiчного розвитку та 4,6% – мали затримку психо-передмовного розвитку. В iнших дiтей фiзичний та психо-емоцiйний розвиток вiдбувався згiдно з віком.
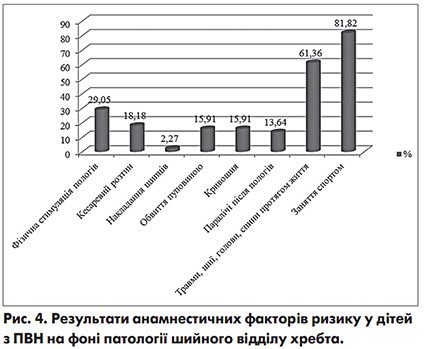 Цікаво, що протягом життя більшість хворих дітей (81,82%) займалися спортом. Потрібно зазначити, що 60,6% з них склали хлопчики та 39,4% – дівчата. Під час занять спортом 61,36% дітей отримали травми голови та спини, що вплинуло на формування патології ШВХ. Згідно з зібраними анамнестичними даними діти в основному займались футболом, баскетболом, волейболом, боксом, плаванням, також відвідували заняття з танців (рис. 4).
Цікаво, що протягом життя більшість хворих дітей (81,82%) займалися спортом. Потрібно зазначити, що 60,6% з них склали хлопчики та 39,4% – дівчата. Під час занять спортом 61,36% дітей отримали травми голови та спини, що вплинуло на формування патології ШВХ. Згідно з зібраними анамнестичними даними діти в основному займались футболом, баскетболом, волейболом, боксом, плаванням, також відвідували заняття з танців (рис. 4).
Проведення ЕЕГ (рис. 5) у дітей з ПВН на фоні патології ШВХ підтвердило свою діагностичну значущість, оскільки в цілому визначено багаточисельні зміни функціонального стану головного мозку у таких хворих. Більшість дітей мали подразнення серединних структур (у 88,33%), загальномозкові зміни біоелектричної активності (БЕА) у скронево-потиличних відділах визначено у 66,67% випадків, епілептоїдність виявлена у 31,67%, судомна готовність у 6,67%, фокальні зміни – у 1,67%.
Потрібно зазначити, що найбільші порушення спостерігались у дітей з хондродистрофічними змінами ШВХ. Так, судомна готовність визначена в 2 рази частіше, подразнення серединних структур та зниження рівня БЕА у скронево-потиличних відділах майже у 1,5 раза частіше. В той же час фокальні зміни визначені тільки у дітей з нестабільністю ШВХ (у 4,55%).
Проведення ЕЕГ (рис. 5) у дітей з ПВН на фоні патології ШВХ підтвердило свою діагностичну значущість, оскільки в цілому визначено багаточисельні зміни функціонального стану головного мозку у таких хворих. Більшість дітей мали подразнення серединних структур (у 88,33%), загальномозкові зміни біоелектричної активності (БЕА) у скронево-потиличних відділах визначено у 66,67% випадків, епілептоїдність виявлена у 31,67%, судомна готовність у 6,67%, фокальні зміни – у 1,67%.
 Потрібно зазначити, що найбільші порушення спостерігались у дітей з хондродистрофічними змінами ШВХ. Так, судомна готовність визначена в 2 рази частіше, подразнення серединних структур та зниження рівня БЕА у скронево-потиличних відділах майже у 1,5 раза частіше. В той же час фокальні зміни визначені тільки у дітей з нестабільністю ШВХ (у 4,55%).
Потрібно зазначити, що найбільші порушення спостерігались у дітей з хондродистрофічними змінами ШВХ. Так, судомна готовність визначена в 2 рази частіше, подразнення серединних структур та зниження рівня БЕА у скронево-потиличних відділах майже у 1,5 раза частіше. В той же час фокальні зміни визначені тільки у дітей з нестабільністю ШВХ (у 4,55%).
Аналізуючи ЕХО-ЕГ пульсація М-ЕХО встановлена у 55% і пов`язана з порушенням як церебрального, так і цервікального кровообігу.
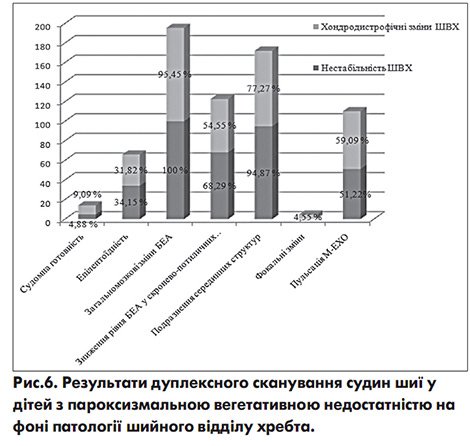
Особливості порушень гемодинаміки вивчались за допомогою дуплексного сканування судин шиї (рис. 6). У дітей з ПВН на фоні патології ШВХ в цілому визначено деформацію артерій у 31,58% дітей, порушення венозного відтоку підтвердило у 29,82% пацієнтів, патологія хребтових артерій зазначена у 22,81% випадків, патологія хребтових вен – у 21,74% хворих.
Більшість змін встановлено у дітей з хондродистрофічними порушеннями. Так, за результатами дуплексного сканування судин шиї деформація артерій відмічалась в 2,3 раза частіше, в 1,7 раза частіше – патологія хребтових артерій та порушення венозного відтоку, в 7,4 раза частіше – патологія хребтових вен. В той час потовщення «комплексу інтима-медіа» (КІМ) судин визначалось тільки при нестабільності ШВХ (рис. 6).
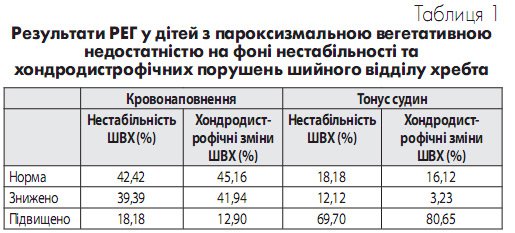 Дані про порушення кровообігу доповнили показники результатів РЕГ (табл. 1). Так, у дітей з ПВН на фоні патології ШВХ визначено, що підвищення тонусу судин спостерігається у 75% дітей, зниження тонусу судин у 7,81% дітей, зниження кровонаповнення визначено у 40,63% дітей та підвищення кровонаповнення – у 15,63% дітей. У дітей з нестабільністю ШВХ зниження церебрального кровонаповнення за даними РЕГ відмічено у 39,39%, а у дітей з хондродистрофічними порушеннями у 41,94% (табл.1), та підвищення кровонаповнення – у 18,18% та 12,9% відповідно. Зниження тонусу судин спостерігається досить рідко у 12,12% дітей з нестабільністю ШВХ і у 3,23% дітей з хондродистрофічними порушеннями, а підвищення тонусу судин значно частіше – у 69,7% та у 80,65% відповідно. Порушення венозного відтоку за результатами РЕГ зафіксовано майже у всіх хворих ПВН на фоні патології
Дані про порушення кровообігу доповнили показники результатів РЕГ (табл. 1). Так, у дітей з ПВН на фоні патології ШВХ визначено, що підвищення тонусу судин спостерігається у 75% дітей, зниження тонусу судин у 7,81% дітей, зниження кровонаповнення визначено у 40,63% дітей та підвищення кровонаповнення – у 15,63% дітей. У дітей з нестабільністю ШВХ зниження церебрального кровонаповнення за даними РЕГ відмічено у 39,39%, а у дітей з хондродистрофічними порушеннями у 41,94% (табл.1), та підвищення кровонаповнення – у 18,18% та 12,9% відповідно. Зниження тонусу судин спостерігається досить рідко у 12,12% дітей з нестабільністю ШВХ і у 3,23% дітей з хондродистрофічними порушеннями, а підвищення тонусу судин значно частіше – у 69,7% та у 80,65% відповідно. Порушення венозного відтоку за результатами РЕГ зафіксовано майже у всіх хворих ПВН на фоні патології 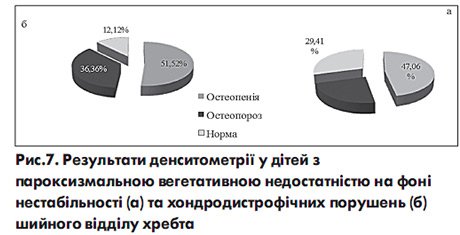 ШВХ (80%) (табл. 1).
ШВХ (80%) (табл. 1).
За результатами денситометрії у половини хворих на ПВН з патологією ШВХ виявлено порушення мінеральної щільності кісткової тканини у вигляді остеопенії (у 51,02% дітей) та навіть у третини – остеопорозу (32,65% дітей).
Так, у дітей з хондродистрофічними порушеннями ШВХ остеопенія зустрічається у 47,06% та остеопороз – у 23,53% дітей. Цікаво, що при нестабільності ШВХ ознаки остеопенії та остеохондрозу визначались частіше у 51,52% та у 36,36% дітей відповідно (рис. 7).
| 1 | 2 | 3 | 4 |